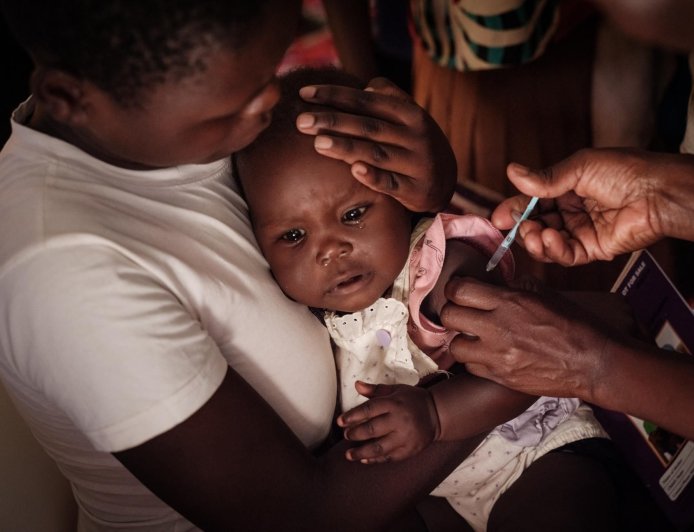
Abidjan, le jeudi 30 octobre 2025/SciDev.Net-Depuis juillet 2024, la Côte d’Ivoire a introduit avec succès le vaccin contre le paludisme dans son programme élargi de vaccination de routine, devenant ainsi l’un des tout premiers pays africains à administrer ce vaccin nouvellement développé. Ce pays d’Afrique de l’Ouest se distingue également par l’implémentation de la couverture maladie universelle (CMU) qui est l’un des exemples les mieux réussis en Afrique subsaharienne francophone. En tant qu’actrice et observatrice privilégiée du système de santé ivoirien, Raymonde Goudou Coffie, ministre de la santé de Côte d’Ivoire de 2012 à 2018 dévoile les clés de ces performances. Dans cet entretien qu’elle a bien voulu accorder à SciDev.Net, l’actuelle gouverneure du District autonome des Lacs évoque aussi l’initiative « Voix africaines de la science » dont elle est l’un des ambassadeurs.
Comment la Côte d’Ivoire a-t-elle surmonté la réticence traditionnelle des ménages africains pour introduire le vaccin contre le paludisme ?
J’ai vécu cette réticence quand j’étais ministre de la Santé, à l’occasion de la vaccination contre la poliomyélite. J’avais décidé de lancer la campagne dans une ville de l’est de la Côte d’Ivoire. Il y avait une rumeur qui circulait selon laquelle si un enfant, surtout une fille, recevait ce vaccin, elle allait devenir stérile plus tard. Deux ou trois jours après, on m’annonce qu’une famille a fait un scandale en disant que sa fillette qui avait reçu le vaccin faisait de la fièvre et que nous venions de lui créer des problèmes. Et tout le village était en émoi. J’ai demandé à mes services d’aller voir de quoi il s’agissait et en fait, la petite faisait une rougeole tout simplement. Par la suite, j’ai dû moi-même me rendre là-bas parce que je me suis dit qu’il fallait qu’on puisse se parler. Je suis partie avec un de mes collaborateurs, originaire de la région. Cette proximité avait permis de dialoguer plus facilement. Nous leur avons expliqué en langue locale que cette rougeole n’avait rien du tout à voir avec le vaccin que l’enfant venait de recevoir. C’est pour dire que c’est très important que l’on puisse entretenir cette communication de proximité avec les populations pour prendre le temps de leur expliquer.
Comment cette communication a-t-elle favorisé l’introduction du vaccin contre le paludisme ?

Avec le paludisme, la forme est différente parce qu’on voit le moustique. Et lorsqu’on tue le moustique, on voit qu’il y a du sang. Donc, en termes de communication, c’est nettement plus facile de faire comprendre aux parents que ce moustique a ponctionné le sang de l’enfant ; et qu’en même temps qu’il a ponctionné ce sang, il a injecté la maladie.
Quand on l’explique ainsi, tout de suite, le parent adhère. Et pour la deuxième, la troisième et la quatrième doses, il vient spontanément avec l’enfant. C’est pour cela que ça a été un succès. Au départ, nous avions identifié 38 districts sanitaires, dont le District autonome des Lacs qui couvre trois grandes régions. Et ces régions que je couvre ont donc pu bénéficier du vaccin. Aujourd’hui, le vaccin est disponible dans les 113 districts sanitaires qui existent en Côte d’Ivoire. Les campagnes se passent très bien. Les agents vaccinateurs vont dans tous les foyers, dans toutes les maisons, même en zones très reculées ; ce qui permet que les enfants puissent avoir accès à la vaccination.
La Côte d’Ivoire est l’un des pays ayant implémenté avec le plus de succès la couverture maladie universelle (CMU) en d’Afrique subsaharienne francophone. Comment le pays s’y est pris ?
Ce que nous avions fait quand j’étais encore ministre de la Santé, c’était de procéder par échantillonnage. Nous avions commencé par l’université Félix Houphouët-Boigny d’Abidjan parce qu’au moins, on avait une population que nous pouvions identifier, à qui nous pouvions expliquer et pour qui nous pouvions établir des cartes. On leur a donc établi des cartes CMU.
Cet échantillonnage nous a permis de faire des essais et de corriger ce qui ne marchait pas. On est partis sur la base de très peu de médicaments ; bref, tout ce qui traite les maladies habituelles. Et petit-à-petit, la Caisse nationale d’assurance maladie (CNAM), la structure qui s’occupe d’implémenter la CMU, s’est répandue dans tout le pays.
Quels importants défis avez-vous dû relever dans ce processus ?
Il a fallu vraiment rassurer les populations. C’était le plus important. Les gens ne comprenaient pas qu’on leur dise que si vous payez seulement 30%, vous avez 70% de médicaments qui sont pris en charge par l’État, mais avec une contribution de 1000 FCFA par mois, soit 12 000 FCFA l’année. Quand vous leur expliquez cela et que vous leur donnez la carte, ils ne contribuent plus. Evidemment, quand ils arrivent à l’hôpital plus tard, on leur dit qu’ils n’ont pas payé, et ça crée des problèmes.
C’est la partie qui a été la plus difficile à faire accepter. Simplement parce que la CMU n’était pas obligatoire au départ. Donc, il a fallu réellement passer à la phase obligatoire, avec prélèvement direct pour les fonctionnaires, pour les inciter à contribuer. Avec un prélèvement de 1 000 francs par mois, on ne s’en rend pas compte. Et donc, ça a permis d’étendre la CMU dans tout le pays . Et aujourd’hui, la confiance est rétablie. Les gens acceptent volontiers de s’inscrire à la CMU.
Sachant le poids de l’économie informelle dans nos pays, est-ce que la difficulté qu’il y a à identifier ses acteurs ne compromet pas le succès de la CMU ?
Nous avons fait l’expérience en Côte d’Ivoire avec le secteur informel, plus particulièrement le secteur du café-cacao. Avec le Conseil café-cacao qui a identifié et répertorié tous ses administrés et les a faits adhérer à la CMU.
Cela permet de toucher les paysans qui sont dans les plantations, même les plus reculées. Aujourd’hui, les planteurs de Côte d’Ivoire ont une carte électronique. Et ils peuvent même payer avec une autre carte qui ressemble à une carte bancaire. Donc, tout est question d’organisation et de proximité avec les populations identifiées.
C’est pareil pour le secteur de l’hévéa, du coton et de l’anacarde. Ils sont vraiment bien organisés à partir d’un conseil qui les identifie et c’est plus facile après de les suivre et d’organiser leur adhésion à la CMU. Et maintenant, même les femmes du marché se sont organisées pour pouvoir bénéficier de la CMU.
Comment faites-vous pour que le citoyen qui réside dans une zone rurale reculée ait le même accès aux soins de santé de qualité que celui qui est dans une grande ville ?
L’une des priorités du président de la République, sous mon mandat au ministère de la Santé, était qu’il y ait une ou des structures sanitaires dans un périmètre de moins de cinq kilomètres. Cela a été respecté. Nous avons également les établissements sanitaires de premier contact que l’on retrouve beaucoup en milieu rural. Alors, si vous me posez la question de savoir si X habitant dans une zone très reculée a la possibilité de se faire soigner à moins de 5 km, je vous dis oui.
Maintenant, est-ce que les voies sont praticables ? Tout dépend des zones. Il y a des voies qui sont dégradées, c’est certain. Mais il y a une grande politique d’infrastructures routières en Côte d’Ivoire, qui n’est pas du tout la même que lorsque le président lui-même est arrivé en 2011. Il a tenu à ce qu’il y ait de plus en plus de voies bitumées et surtout de voies accessibles aux populations en milieu rural.
Et qu’en est-il de la qualité même des soins offerts ?

Concernant la proximité des infrastructures sanitaires de premier contact, avant d’arriver aux structures sanitaires rurales, aux hôpitaux généraux, puis aux hôpitaux régionaux, sur ce parcours, le système de santé a fait énormément d’efforts.
Et ce qui est assez particulier à la Côte d’Ivoire, c’est que le président a décrété l’année 2013, année de la santé. Pour cela, nous avions eu un « conseil spécial santé ». A partir de ce conseil, en dehors du budget qui n’était que de 6% au lieu de 15% comme recommandé par l’Union africaine, le président de la République, sous la proposition que j’avais pu lui soumettre, a fait en sorte que même dans les hôpitaux généraux, on puisse avoir un pôle de spécialité, et non plus seulement dans les centres hospitaliers universitaires (CHU).
De quoi s’agit-il concrètement ?
Par exemple, un patient résidant à Man dans l’ouest de la Côte d’Ivoire, devait aller à Abidjan quand il avait un problème de santé. Tout cela a été révisé aujourd’hui avec la construction de pôles de spécialité dans les hôpitaux régionaux ou généraux en fonction de la prévalence des maladies dans chaque zone. Ce programme lancé en 2013 continue d’être déroulé aujourd’hui, et c’est un avantage pour les populations. A cela s’ajoute aussi la possibilité d’acheminer les médicaments par des drones et l’usage de la télémédecine ainsi que l’intelligence artificielle. On essaie, bien entendu, de s’adapter à la modernité. C’est très bien. Mais est-ce que vraiment on pourra remplacer l’homme avec toute cette science qui évolue ? J’espère que non, parce qu’il faut un peu d’humanisme aussi. Comme je le disais, la proximité et l’empathie demeurent importantes dans le système de santé et on ne remplace pas cela par des robots.
Comment s’est opérée votre association au programme « Voix africaines de la science » de « Speak up Africa » ?
Ça a été une agréable surprise pour moi d’avoir été cooptée par Speak Up Africa cette année pour faire partie de cette cohorte qui va porter les voies africaines en matière de science et surtout de santé. Comme vous le savez, j’étais ministre de la Santé de 2012 à 2018. Après la crise de 2010, le système de santé était totalement à plat. Le challenge que le président de la République m’avait confié était de restaurer le système de santé, mais surtout de rétablir la confiance des populations dans leur système de santé. Je me suis investie pendant ces six années au niveau de la lutte contre les épidémies, des infrastructures sanitaires, de la proximité du système de santé avec les populations. Et lorsque j’ai reçu cette proposition, je me suis dit que c’est à partir de ces différentes expériences que les autres peuvent capitaliser sur ce qui est à venir. Et que si c’était possible que je puisse apporter ma modeste contribution, pourquoi pas ?
Ce programme prône entre autres la promotion des solutions scientifiques africaines. Or, on constate que nos autorités continuent d’importer par exemple des couveuses alors que des couveuses faites en Afrique existent et ont fait leurs preuves. Qu’est-ce qui empêche les dirigeants africains d’accorder la priorité aux solutions africaines ?
La plupart du temps, dans un ministère de la Santé, on a des lignes pour acheter du matériel médical. Et il se trouve que souvent, nous avons des partenaires qui décident de nous en offrir. Je prends un exemple que j’ai connu. La coopération ivoiro-japonaise nous avait offert près d’une trentaine de couveuses. C’est vrai que je ne connaissais pas à l’époque de chercheurs africains qui ont mis au point des couveuses. Mais j’avoue honnêtement que si j’avais des Africains qui nous présentaient des couveuses et en même temps la coopération japonaise qui nous en offrait, vous comprenez que j’aurais, en tant que responsable du système de santé, accueilli des deux mains ces couveuses offertes gratuitement.
N’est-ce pas une approche préjudiciable à nos innovateurs ?
Maintenant, est-ce que ces couveuses fabriquées chez nous peuvent réellement remplacer les couveuses que nous connaissons ? Il faut les expérimenter et utiliser les deux. Moi, je ne suis pas contre le fait d’essayer. Vous savez, nos jeunes innovent énormément actuellement et on doit pouvoir expérimenter ce qu’ils font. D’ailleurs, depuis un certain temps, concernant les appuis venant de la coopération, tout est revu à la baisse. C’est le moment de faire la part belle à nos innovateurs et à la recherche en santé pour petit à petit reprendre notre souveraineté.
Il est recommandé aux États de consacrer 1% du PIB à la recherche, mais aucun pays d’Afrique subsaharienne n’atteint ce niveau. Vous qui faites partie des décideurs politiques, qu’est-ce qui fait obstacle ?
Malheureusement la perception que nos gouvernants ont de la santé en termes de priorité n’est pas celle que nous souhaitons effectivement. En Afrique de l’Ouest par exemple, vous savez que nous avons des problèmes à nos frontières. Et la préoccupation de nos dirigeants, c’est de protéger les États au niveau militaire. Je pense que c’est la raison pour laquelle aussi bien les 15% qui devraient être alloués au niveau des budgets à la santé que le 1% du PIB qui devrait aller à la recherche ne sont pas respectés, sauf dans quelques pays que l’on connaît.
Ainsi, la défense aujourd’hui a pris une proportion telle que les budgets que les États octroient à la santé ne sont pas ce qu’ils devraient être. Ce n’est pas que la santé n’est pas une priorité, mais c’est que les gouvernants sont conscients qu’ils doivent investir énormément dans la protection des populations en faisant en sorte que la sécurité soit garantie. Et cela demande effectivement beaucoup d’argent, malheureusement.
Source : SciDev.Net